【全責篇】台大新竹分院的照服員共聘制,會是全責照護的曙光嗎?
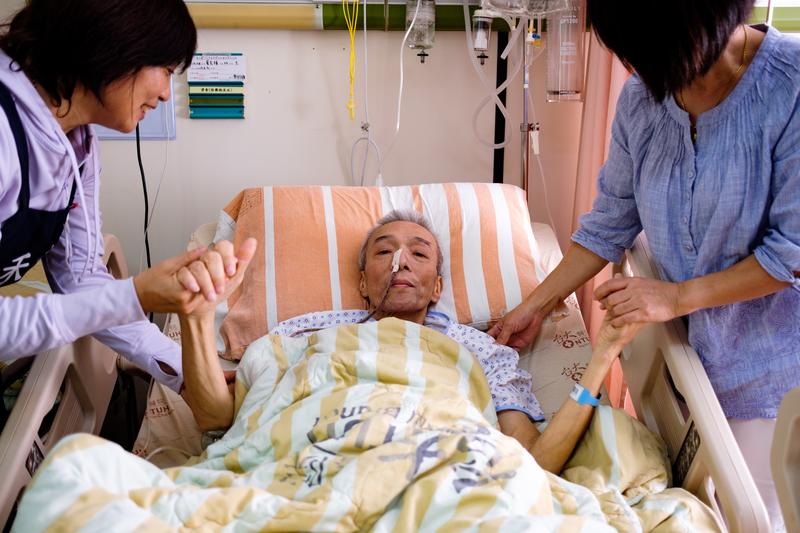
住院,醫院幫你找看護,費用一半、品質還可掛保障,這樣的友善全責照護病房,你支持嗎?
衛福部2017年推出「住院友善」試辦計畫,加入醫院僅34家,多半只開10床、20床,病人想住也住不到;台大醫院新竹分院則全院500多床全數推動病房共聘照服員。從說服照服員到向病家宣導,它們正悄悄展開一場醫院照護的寧靜實驗。
透早8點鐘,54歲的谷蘭芬已在醫院腫瘤病房開始一天照顧病患的工作。5年前她從中國嫁到台灣時,就接受照顧服務員訓練,取得完訓證書,投入醫院照服員工作。當時和每個照服員一樣,谷蘭芬接下一對一的個案是為了「多賺點錢」,寄回老家給父母。她可以每天24小時工作、一整個月不休息。
一年多前,谷蘭芬加入台大醫院新竹分院7C腫瘤安寧病房的照護團隊,從純粹的「接案」到正式成為團隊成員。她不再只是病人口中的「阿桑」、「看護」,現在,病人和家屬們喚她「小天使」。
「小天使」,是台大新竹分院給照服員的稱呼。當病患家屬對照護家人手足無措時,他們是給予最多支持和幫助的天使。
罹患大腸癌末期的葉先生和太太林梅惠是受惠者之一。林梅惠說,先生3年前確診大腸癌,當時經常往返台北的醫院住院、治療,一開始她選擇親自照顧,但隨著先生的病情惡化、進入末期,為了避免舟車勞頓及奔波,決定回到住家附近的台大新竹分院,今(2018)年8月起林梅惠也向公司申請留職停薪。
陪在先生身邊走最後一段路,對林梅惠來說是為了避免遺憾,但實質照護上有許多她無法解決的問題:「先生因為是末期,很難坐起來,『小天使』們教我用枕頭、墊子,想辦法讓先生短暫且舒服的坐著,不用整天臥床;也會示範在換床單時,讓病患以何種姿勢躺臥,減輕疼痛。」
有時候,林梅惠先生的狀況稍穩些,他們會向醫院請假回家幾天,「這些『小天使』教導的照顧技巧真的對我非常受用,比起以前沒有提供照服員的醫院,現在院方提供的照護方式,讓我覺得安心。」更讓她感動的是,這些照服員不必額外付錢,省下她一筆可觀的看護費。
病房小天使
試辦進行式
國外怎麼做
共聘利與弊
新家人關係
病房小天使
成為M型社會裡的家庭支撐點

台大新竹分院最早先從腫瘤病房的34床和安寧病房的6床,開始推動全責照護,由醫院自聘照服員、家屬不必額外負擔看護費用,只需要親情上的「陪伴」;2018年3月擴及其他551床,加入衛福部「住院友善照護試辦計畫」,推行「共聘照服員」,病家可以自行選擇一對一或一對多的照服員,每天病家僅需負擔1,300元,雖然不同於腫瘤和安寧病房的完全免費,但比現行看護費的2,000多元行情,減少了6成。
院方長期與一家勞動合作社合作,提供的照服員配合度良好、穩定,且院方從訓練端就開始介入,包括由台大新竹分院醫護人員擔任訓練照服員的講師,每年針對合作的照服員提供17小時的感染控制、技巧、照顧禮儀等照護訓練,以及提供e-learning管道,讓照服員利用時間上網學習。院方每個月會抽查照服員的照護技術,平均每季每人都會經過評核一次,如果發現有照顧上的問題,會立即教導,直到照服員做正確為止。為鼓勵照服員投入共聘制、擔任一對多照護工作者,合作社也不會向照服員抽成。
負責管理、協調院內照服員的台大新竹分院護理部督導長周佩君表示,新竹地區是典型的M型社會縮影,經濟好的家庭會選擇一對一照服員、甚至還聘請不僅一位,但最弱勢的要靠社工等協助找資源,「中間的部分則是許多年輕小家庭,如媽媽住院 、爸爸要上班又要顧小孩,分身乏術,有時需要半天或一天的照服員,共聘模式就相當適合,可減少家庭開銷,又能讓家人受到妥善的照顧。」共聘制的病房「小天使」,就像M型裡「中間小家庭」的支撐點。
推動照服員共聘模式之前,台大新竹分院也針對家屬及照服員曾做過調查。「當時調查發現,最主要的阻力其實來自照服員,因為衛福部此項試辦計畫規定,家屬付給照服員的費用,必須比原本一對一的價格低6成,因此在試辦尚未開始前,曾有照服員向衛生局投訴,擔心醫院會把待遇降低,」周佩君說。另外,照服員也擔心,若是一對多服務,對不同家屬的要求無法應付。
台大新竹分院的第一步,是與照服員溝通,讓他們了解可以彈性選擇一對一、一對多的可能,「先保障她他們自主性的選擇、解釋收入不會大幅減少,」周佩君強調。
全院實行「共聘照服員」9個月來,台大新竹分院透過海報等方式向病人和家屬宣導,也在過程中發覺民眾心態上微妙的轉變。
7成病家願意選擇「照護共聘」制度
周佩君說,像有些家屬在會第一時間會回答「我們不需要共聘」,結果護理人員卻觀察到,這些人的家庭經濟狀況其實並不好,「原來有些家屬是因為不願意讓別人知道自己的經濟狀況,反而一開始會拒絕。」護理人員便會主動、婉轉地向家屬說明,如果病情需要長時間住院,可考慮共聘照服員,省下的錢可用在營養品或治療費用,才讓家屬卸下心防。
台大新竹分院也發現,有照護需求的家庭並不少。他們在推行前針對院內病患和家屬做的需求調查顯示,有9成2希望醫院提供看護資訊、8成7需要看護費用的協助、7成4願意選擇降低支出的共聘照服員方式;實施以來,目前一對二的共聘是最多人選擇的方法。
10月下旬,《報導者》與合作媒體《今周刊》透過院方,徵求家屬同意,針對使用共聘需求進行調查。目前,病人的照護責任有高達4成以上還在由配偶跟子女來負擔。若問到家人生病,高達7成的人認為需要專業的照護,同時,也有超過7成的人認為需要院方提供的「照護共聘」制度。
真正使用「共聘制度」的家屬中(回收14份),滿意度高達8成以上,其中回答非常滿意則有62%,滿意的來源主要是:減輕家人照顧負擔(9成)、照護專業佳(53%)、減輕經濟負擔則有(46%),顯示對使用「照護共聘」制度的病人家屬,確實能有效幫助家屬降低負擔。
但這樣的「友善住院」,全台灣絕大數的醫院做不到。
試辦進行式
目前僅34家醫院加入,千名住院病人中不到2人住得到
目前由衛福部護理及健康照護司與家庭照顧者關懷總會推動的「住院友善照護試辦計畫」,僅34家試辦、總床數1,694床,以全國近10萬張一般病床計算,1,000個住院病人不到2個人住得到、可以享受近半價的看護費。目前全台只有台大新竹分院和門諾醫院全院加入,兩家醫院分別有551床和330床,佔去試辦一半以上的床位;其他醫院多是小規模10床、20床的試辦,甚至「象徵性」4床、6床、8床,徒具形式開床。
34家試辦醫院多採「病房共聘制」,就是把願意加入的病人、科別及病況程度相當的放在同一病房,讓照服員共同照護、分攤費用。目前照服員與病患配比,從1:1到1:8皆有。
家庭照護者關懷總會祕書長陳曼寧表示,共聘是共享經濟的概念,現在照服員費用每天平均約2,200~2,500元,共聘只要付6成以下,以共聘一名照服員、病患支付1,300元來說,若4名病患共聘一名照服員,共付5,200元,即使扣掉醫院的行政費用等,已能支應兩班的照服員,一位照服員可分到2,000元左右;雖然好像比以前少,但是照服員只要工作12小時,有時間休息,且醫院的行政費用還能做為教育訓練。
試辦計畫中有些醫院推動病床實在很少,有需求的民眾根本無法加入共聘。衛福部護理及健康照護司長蔡淑鳳坦言,確實站在經濟規模的考量下,如果推廣的規模不大,很難推動,但希望透過其他醫院的成功模式,進行經驗交流,最後發展出最適合其醫院的模式。
以全院開辦的台大新竹分院經驗顯示,「其實所有科別都加入試辦,反而較容易推行,」周佩君分析。陳曼寧也指出,「全院推行真的比較容易成功,因為經濟規模夠大、彈性調整的空間就大,倘若只有4床,較難調整、更易虧錢。」
推動全責照護20年,周照芳「打死不退」
事實上,台灣推動「全責照護」已喊了20年,第一波是1997年在三峽恩主公醫院展開的創新服務;第二波是2003年SARS後台北巿府在北巿聯醫的推動。衛福部委託家總的試辦計畫,算是「第三波革命」,但規模卻越來越小、自付費用越來越高。
1997年恩主公醫院創辦時推動「全責照護」,一度成為醫院的「賣點」。因為,這是當年獲邀擔任該院行政副院長的台灣大學護理學系兼任副教授周照芳,出任唯一的條件。
初時恩主公醫院120張一般病床、院方自聘40名護佐與護理師合作分工,「這些護佐穿著紫色背心,在醫院工作2、30年,照護患者很有經驗,不少病人出院後寫信感謝的不是醫護人員,而是這些『紫衣天使』,」周照芳說,「很多朋友知道恩主公醫院不必請看護,都想進來。」
不過,在周照芳離開醫院後,恩主公醫院的全責照護也改變了,現在僅剩16床,近年護佐名額遇缺不補,原本不收費的服務,也開始向家屬收費每天1,200元費用。「經費仍是醫院開辦最大的問題,」周照芳說,但因家屬殷切的需求壓力,「他們(恩主公)現在又開始招募護佐了,未來應該會增床。」
20年來,台灣的全責照護發展「不進反退」,剩下79歲的周照芳打死不退。這位護理界老兵不斷向衛福部建言、向民意代表遊說、向媒體投書。「我和醫界一直提(全責照護)『制度!制度!制度!』但醫院管理者口裡都是『錢!錢!錢!』,」周照芳感嘆。
現在,她終於等到衛福部委託家總推動的「住院友善試辦計畫」,目前只能先由「共聘制」開始推動,要讓照服員真的走入醫院編制內的「全責照護」目標,還有長路。
國外怎麼做
建立照護分級和認證是第一步
周照芳長年投入全責照護的醫療革命,除了醫院不願投入成本,早年甚至護理界反彈也極大,因為名詞和定義上的模糊。
由於周照芳最早使用「全責護理」名詞,很多護理人員認為自己已經忙得快死了,推動全責護理不是更忙?周照芳解釋,全責護理是要減輕護理人員負擔,若護理人員認為病人穩定了,其餘體溫量測、拍背等基本技術就能交給護佐執行。這個實質內涵屬於混合照護的「全責照護」,近年在名稱和定義上,逐漸獲得護理界共識。
全責照護vs. 全責護理
醫院內不同的人力組成及分工,有不同的照護模式。
- 全責護理(Primary Nursing):由全責護理人員負責病人由入院到出院之間的整體護理及計畫。護理人員與病人是一對一照護,24小時負擔綜合責任性、連續性、協調性、自主性及個別化的護理。
- 成組護理(Team Nursing):將病房分為若干小組,每一組由一組人依照能力責任及職責的不同,分工合作。病人與護理人員的關係是一對一組人,小組長負起每班之護理計畫責任。
- 全責照護(Total Care):在醫院的照護團隊中增加護理人員輔助者,如護佐、病房助理等,依照護分級共同負責病人住院期間全部的照顧。家屬陪病僅於親情陪伴、不必負擔照護工作。
包括美國、英國,及採「公醫制度」的國家如香港、新加坡,都推行「全責照護」。「在美國只要一收病患住院,醫院要負起全責,由醫護共同來照顧病人,」美國舊金山大學臨床助理教授、史丹福醫院專科護理師博士黃曼麗表示,「家屬扮演的是陪伴與探視的角色,不負責任何的專業照顧責任。」
為了協助病患在生活上的照顧,美國的醫院會聘請護理佐理員,並由完成州政府認可的教育課程及認證、通過測驗者,才能在醫院中協助病患的生活照顧,例如帶患者上廁所、翻身、餵食等工作。而不同的執照和訓練者,可進行的照護工作不同。
台灣要推行「全責照護」,照護的分級和認證是第一步。現在台灣的護理人員只分為專科護理師和護理師,專科護理師可在醫師監督下執行侵入性醫療,包括傷口處置、拆線、胃管與部分管路置入與拔除,以及檢驗、檢查之初步綜合判斷和相關醫療諮詢等;護理師則負責預防保健護理、護理指導,並在醫師指示下進行輔助醫療行為等。而照服員,原則上應在護理師監督下,輔助照顧病患,包括拍痰、拍背、翻身等生活照顧。
「站在一個護理人員的立場,我會覺得病人住院沒有分什麼是生活照護、什麼是專業照顧,這些工作應該醫院都把它做完。但現實是,目前護理人力配置,我們沒有能力包山包海全部做,所以只能把不需要那麼專業的事情,請家屬代勞或家屬請人代勞,這是在台灣不得已才要這樣分的,」護理師護士公會全國聯合會理事長高靖秋直言。
黃曼麗指出,現在全世界都有護理師荒,但美國利用很多方法來解決,例如護佐、志工、甚至高中或大學生的志工來協助;此外,高科技也提供了不少幫助,例如使用貼紙般的設計貼在患者手上,測量患者的體溫、心跳、血氧等生命徵象,一分鐘就能得到全部的數據,節省了護理人員的時間。
共聘利與弊
減輕負擔,卻也考驗人性
SARS後,台北巿立聯合醫院也在巿府每年編列2億元左右的公務預算推動全責照護,由醫院自聘照服員當病房助理,每月薪資約有32,000元左右,採1:5、輪三班的方式照顧病人。市聯醫陽明院區護理科護理主任蔡衣帆指出,「北巿聯醫目前沒有額外收費,民眾滿意度都到9成。」
不過因為員額不足,除去本來就希望自己找一對一看護的病家之外,有2成病家仍會自聘看護。涵蓋率無法百分之百,病房助理與病床比大約1:8。

因為護理人員荒,現在醫院為了「綁住護理人員」,多半與護專合作,提供學生獎學金並且簽約,「五專就是就是畢業前兩年開始給獎學金,一學期就是6萬元,各醫院都得這樣搶護理人員,」台北市立聯合醫院總院長黃勝堅也想到,照服人力同樣可採取這個方法育成,先給獎學金和學生簽約,計畫和教育局聯手推動。
不過,黃勝堅認為,「北市聯醫是由公務預算支付,但其他各家醫院推動全責照護,基於使用者付費概念,如何計算費用才公平?依目前共聘方式,面臨的狀況是,家屬會認為他出了800元、你也出了800元,為什麼照顧別人的時間比較多?因此,民眾也必須有『共享照護』的概念,否則很難推動。」
費用平分、照護時數引發病家紛爭,確實是目前住院友善照護醫院試辦共聘制的最大挑戰;因而有民間團體和專家主張直接納入健保給付範圍、以家屬部分負擔方式推動。前衛福部政務次長、陽明大學衛生福利研究所教授李玉春認為,現在試辦計畫的共聘制雖可解決家屬負擔,但沒有根本解決問題,因為照服員都不是醫院人力,這是政策建立的過渡方法,「如果有健保給付,就代表是醫院服務的一部分。」
很多人認為,美國能實施全責護理,昂貴的醫療收費是關鍵。黃曼麗指出,「健保確實是一大關鍵,沒有錢、什麼都做不好,但政府的政策會影響醫院的決定。」以美國來說,只要沒有達到標準化照顧,或護理人員士隨意將照護病人的工作交給家屬,一旦造成病人傷害,法律上會認定醫院要賠償,因為醫院有照顧病人的責任,「錢與政策」都是病患的保護者,這也是美國的醫院不敢要求家屬照顧或要求家屬請看護的重要原因。
新家人關係
讓改變發生的溫暖力量
推動全責照護,家屬就會被限制探病,恐有違華人社會的文化,這也是少數人對於台灣推動「全責照護」的疑慮。但黃曼麗解釋,過去美國醫院確實限制家屬探視病人的時間,近10多年來探視政策也放鬆,現全美有一半以上的醫院採用無限制的方式,家屬也可24小時探視;因為有許多研究認為家人的陪伴,能讓患者更有安全感,且提高接受治療的意願。不過,重點是「即便開放了家屬自由探視,家屬依舊不需要做照顧的責任,」她說。
「新家人關係」,是家總重新塑造照服員社會形象的溫馨訴求。在少子化嚴峻家庭結構下,不僅進醫院後確實可能面臨「無人陪病」的窘境,就算有人手的家庭,對於照護工作也可能手足無措。
在台大新竹分院輔導已取得丙級「照顧服務員技術士」證照的谷蘭芬,現在孩子大了,不必再拼命接24小時一對一工作,但仍在照服工作中不斷「晉級」,因為現在獲得不同於「賺錢」的回饋。
有一回大年初一,她照顧的一位患者過世了,患者的太太在悲傷之餘,卻不忘包了紅包送來感謝那段時間協助照顧的她,當下她一陣鼻酸,退了紅包內的錢,「紅包袋我收下了,我們的薪水就很夠用了。」過了一陣子,她生日當天,驚喜地收到有人送蛋糕到醫院給她,原來又是那位太太,「這種心意對我來說,比什麼都重要。」
「雖然比起之前接一對一照服員工作少賺了一點,但自己年紀漸長、體力也衰退,不可能再24小時按案,」現在有醫院當後盾,谷蘭芬依照醫院訓練和自身經驗,教導家屬協助病人翻身時減輕疼痛或拍背、換尿布等照顧工作。當獲得家屬的肯定,讓她覺得自己的專業受到重視、有成就感,「被人需要的感覺很開心。」
台大新竹分院全院共聘制,是台灣第三波全責照護實驗的指針,是否可以把實踐真正全責照護的目標,更往前推進?原本心中阻力最大的照服員,漸漸轉化為動力後,露出令人期待的曙光。


沒有留言:
張貼留言